1 NAAM VAN HET geneesmiddel
Microgynon 20 , 100 microgram/20 microgram omhulde tabletten
2 KWALITATIEVE EN KWANTITATIEVE SAMENSTELLING
Eén tablet bevat 100 microgram levonorgestrel en 20 microgram ethinylestradiol.
Hulpstoffen met bekend effect: lactose 35 mg, sucrose 19 mg.
Voor de volledige lijst van hulpstoffen: zie rubriek 6.1
3 FARMACEUTISCHE VORM
Omhulde tablet
Roze, ronde omhulde tablet met convexe oppervlakken.
4 KLINISCHE GEGEVENS
4.1 Therapeutische indicaties
Orale anticonceptie.
Bij de beslissing om Microgynon 20 voor te schrijven moet rekening worden gehouden met de huidige risicofactoren van de individuele vrouw, in het bijzonder met de risicofactoren voor veneuze trombo-embolie (VTE) en hoe het risico op VTE met Microgynon 20 zich verhoudt tot het risico met andere gecombineerde hormonale anticonceptiva (zie rubrieken 4.3 en 4.4).
4.2 Dosering en wijze van toediening
Wijze van toediening
Oraal gebruik
Dosering
Hoe wordt Microgynon 20 ingenomen
De tabletten moeten per os worden ingenomen, in de volgorde die op de blisterverpakking staat aangegeven, elke dag op ongeveer hetzelfde tijdstip, zonodig met wat vloeistof. Gedurende 21 opeenvolgende dagen moet dagelijks één tablet worden ingenomen. Elke volgende blisterverpakking wordt gestart na een interval van 7 dagen zonder tabletten; tijdens dat interval treedt gewoonlijk een dervingsbloeding op. De bloeding begint 2 of 3 dagen na de laatste tablet en is niet altijd voorbij vooraleer met de volgende blisterverpakking wordt begonnen.
Hoe beginnen met Microgynon 20
- Geen voorgaand gebruik van een hormonaal anticonceptivum in de voorbije maand
De eerste tablet dient op de eerste dag van de natuurlijke cyclus van de vrouw te worden ingenomen (d.i. op de eerste dag van haar menstruatie).
Het is ook toegestaan om op de tweede tot vijfde dag te beginnen maar in dat geval wordt aangeraden om tijdens de eerste 7 dagen van de eerste cyclus aanvullend een barrièremiddel te gebruiken.
- Overschakelen van een ander gecombineerd hormonaal anticonceptivum (COAC, ring voor vaginaal gebruik, pleister voor transdermaal gebruik)
De vrouw dient te starten met Microgynon 20op de dag na inname van de laatste hormoon-bevattende tablet van het voorafgaande COAC, maar uiterlijk op de dag na de gebruikelijke tabletvrije periode of de laatste hormoonvrije tablet van het vorige hormonale anticonceptivum. Indien een ring voor vaginaal gebruik of een pleister voor transdermaal gebruik is gebruikt, dient de vrouw bij voorkeur te beginnen met Microgynon 20 op de dag van verwijdering, maar niet later dan op de dag waarop de volgende ring of pleister zou moeten worden geplaatst.
- Overschakelen van een methode met alleen gestageen (pil voor oraal gebruik, injectiepreparaat, implantaat of intra-uterien systeem (IUS)
De vrouw mag overschakelen van de minipil naar Microgynon 20 wanneer zij wil (van een implantaat of IUS op de dag van verwijdering en van een injectiepreparaat op de dag waarop de volgende injectie zou moeten worden gegeven), maar in elk van deze gevallen moet worden aanbevolen tijdens de eerste 7 dagen aanvullend een barrièremiddel te gebruiken.
- Na een abortus in het eerste trimester
Het gebruik van de tabletten mag direct beginnen: in dit geval zijn geen andere anticonceptieve maatregelen nodig.
- Na een bevalling of na een abortus in het tweede trimester
Voor vrouwen die borstvoeding geven: zie rubriek 4.6 Vruchtbaarheid, zwangerschap en borstvoeding.
Het gebruik van de tabletten wordt gestart 21 à 28 dagen na de bevalling of de abortus in het tweede trimester. Als men later begint, dan moet men tijdens de eerste 7 dagen dat tabletten worden ingenomen, aanvullend een barrièremiddel gebruiken. Als de vrouw reeds geslachtsgemeenschap heeft gehad, dan moet eerst een eventuele zwangerschap worden uitgesloten of moet de vrouw haar volgende menstruatie afwachten vooraleer met het COAC te starten.
Wat te doen na het vergeten van tabletten
Microgynon 20 bevat een zeer lage dosis van beide hormonen. Als gevolg daarvan is de marge van de anticonceptieve werkzaamheid klein, als een tablet vergeten wordt. Als de vrouw minder dan 12 uur te laat is met het nemen van een tablet, dan is de anticonceptieve bescherming niet verminderd. De vrouw moet de tablet innemen zodra zij eraan denkt en op het gebruikelijke tijdstip verdergaan met de volgende tabletten.
Als zij meer dan 12 uur te laat is met het nemen van een tablet, dan kan de anticonceptieve werkzaamheid verminderd zijn. De twee volgende basisregels zijn van toepassing in de gevallen dat tabletten werden vergeten:
- Het innemen van tabletten mag nooit langer dan 7 achtereenvolgende dagen onderbroken worden.
- Adequate onderdrukking van de hypothalamus-hypofyse-ovariumas vergt 7 dagen ononderbroken innemen van tabletten.
Derhalve kan voor de dagelijkse praktijk het volgende advies worden gegeven:
Week 1
De vrouw moet de laatste vergeten tablet innemen zodra zij eraan denkt, zelfs als dit het innemen van twee tabletten op hetzelfde moment betekent. Zij gaat dan verder met het innemen van de volgende tabletten op haar gebruikelijke tijdstip. Bovendien moet gedurende de eerstvolgende 7 dagen na het vergeten een barrièremiddel, zoals een condoom gebruikt worden. Als de vrouw geslachtsgemeenschap heeft gehad in de 7 dagen vóór het vergeten van de tablet dan moet rekening worden gehouden met een mogelijke zwangerschap. De kans op zwangerschap wordt groter naarmate er meer tabletten zijn vergeten en deze tabletten korter bij het tabletvrije interval liggen.
Week 2
De vrouw moet de laatste vergeten tablet innemen zodra zij eraan denkt, zelfs als dit het innemen van twee tabletten op hetzelfde moment betekent. Zij gaat dan verder met het innemen van de volgende tabletten op haar gebruikelijke tijdstip. Op voorwaarde dat de vrouw haar tabletten in de 7 dagen voorafgaand aan de éérste vergeten tablet correct heeft ingenomen, zijn geen aanvullende anticonceptieve voorzorgsmaatregelen nodig. Als zij niet alle tabletten correct heeft ingenomen of meer dan 1 tablet heeft vergeten, moet haar aangeraden worden om gedurende de volgende 7 dagen aanvullende anticonceptieve voorzorgsmaatregelen te treffen.
Week 3
Vanwege de naderende 7-daagse tabletvrije periode is het risico van verminderde contraceptieve betrouwbaarheid dreigend. Door het aanpassen van het innameschema kan verminderde anticonceptieve bescherming echter nog steeds voorkomen worden. Door inachtneming van het volgende advies zijn geen aanvullende anticonceptieve voorzorgsmaatregelen nodig, mits alle tabletten in de 7 dagen voorafgaand aan de eerste vergeten tablet correct werden ingenomen. Als dit niet het geval is, moet de vrouw de eerste van deze twee opties volgen en gedurende de volgende 7 dagen ook aanvullende anticonceptieve voorzorgsmaatregelen treffen.
- De vrouw moet de laatste vergeten tablet innemen zodra zij eraan denkt, zelfs als dit het innemen van twee tabletten op hetzelfde moment betekent. Zij gaat dan verder met het innemen van de volgende tabletten op haar gebruikelijke tijdstip. De volgende blisterverpakking start zodra de huidige blisterverpakking leeg is, m.a.w. er is geen tabletvrij interval. Er zal waarschijnlijk geen dervingsbloeding voor het einde van de tweede blisterverpakking optreden, maar de vrouw kan wel spotting of doorbraakbloeding ondervinden op de dagen dat tabletten worden ingenomen.
- Het is ook mogelijk te stoppen met het innemen van de tabletten uit de huidige blisterverpakking. De vrouw moet dan een tabletvrije periode van maximaal 7 dagen inlassen, inclusief de dagen waarop zij tabletten had vergeten, en daarna doorgaan met de volgende blisterverpakking.
Als de vrouw verscheidene tabletten heeft vergeten en geen dervingsbloeding heeft in het eerstvolgend normaal tabletvrij interval, dan moet men rekening houden met een mogelijke zwangerschap.
Advies in het geval van gastro-intestinale klachten
In het geval van ernstige gastro-intestinale symptomen, kan de absorptie van de actieve stoffen onvolledig zijn en dienen aanvullende anticonceptieve maatregelen te worden genomen.
Als binnen 3-4 uur na de inname van een tablet, overgeven of ernstige diarree optreedt, moet de vrouw het advies voor vergeten tabletten toepassen. Als de vrouw haar normale schema van tabletinname niet wil veranderen, moet ze de extra tablet uit een andere blisterverpakking nemen.
Hoe de eerste dag van menstruatie veranderen of hoe de menstruatie uitstellen
Om een menstruatie uit te stellen, moet de vrouw een nieuwe blisterverpakking starten onmiddellijk na beëindigen van de huidige blisterverpakking zonder enige onderbreking. De maandelijkse bloeding kan worden uitgesteld zolang men wenst, maar niet langer dan tot het einde van de tweede blisterverpakking. Tijdens de verlenging kan de vrouw doorbraakbloeding of spotting ondervinden. Na het gebruikelijke tabletvrije interval van 7 dagen wordt dan het normale innemen van Microgynon 20 hervat.
Als een vrouw de eerste dag van haar menstruatie naar een andere dag van de week wil verplaatsen, kan men haar aanraden om haar eerstvolgende tabletvrije interval te verkorten met zoveel dagen als zij wenst. Hoe korter het interval wordt, des te groter wordt de kans op het uitblijven van de dervingsbloeding en het optreden van doorbraakbloeding of spotting tijdens het gebruik van de tweede blisterverpakking (net als bij het uitstellen van een menstruatie).
Bijkomende informatie over speciale patiëntengroepen
Pediatrische patiënten
Microgynon 20 is enkel geïndiceerd na de menarche.
Oudere patiënten
Niet van toepassing. Microgynon 20 is niet geïndiceerd na de menopauze.
Patiënten met leverinsufficiëntie
Microgynon 20 is gecontra-indiceerd bij vrouwen met ernstige leveraandoeningen. Zie ook rubriek 4.3.
Patiënten met nierinsufficiëntie
Microgynon 20 is niet specifiek onderzocht bij patiënten met een nierfunctiestoornis. Beschikbare gegevens wijzen niet op een verandering in de behandeling bij deze patiëntenpopulatie.
4.3 Contra-indicaties
Gecombineerde hormonale anticonceptiva mogen in de volgende situaties niet worden gebruikt . Als een van deze aandoeningen voor het eerst optreedt tijdens het gebruik van gecombineerd hormonaal anticonceptivum, dan moet het product onmiddellijk gestaakt worden.
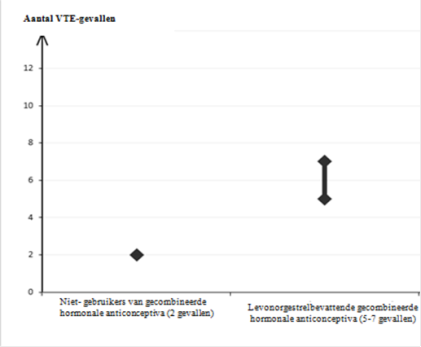
- Aanwezigheid van of risico op veneuze trombo-embolie (VTE)
o Veneuze trombo-embolie – bestaande VTE (bij antistollingsmiddelen) of eerder doorgemaakte VTE (bijv. diepe veneuze trombose [DVT] of longembolie [PE])
o Bekende erfelijke of verworven predispositie voor veneuze trombo-embolie, bijvoorbeeld APC-resistentie, (waaronder factor V-Leiden), antitrombine III-deficiëntie, proteïne C-deficiëntie, proteïne S-deficiëntie
o Zware operatie met langdurige immobilisatie (zie rubriek 4.4)
o Een hoog risico van veneuze trombo-embolie door de aanwezigheid van meerdere risicofactoren (zie rubriek 4.4)
- Aanwezigheid van of risico op arteriële trombo-embolie (ATE)
o Arteriële trombo-embolie – bestaande arteriële trombo-embolie, eerder doorgemaakte arteriële trombo-embolie (bijv. myocardinfarct) of prodromale aandoening (bijv. angina pectoris)
o Cerebrovasculaire ziekte – bestaande beroerte, eerder doorgemaakte beroerte of prodromale aandoening (bijv. transient ischaemic attack (TIA))
o Bekende erfelijke of verworven predispositie voor arteriële trombo-embolie, bijvoorbeeld hyperhomocysteïnemie en antifosfolipiden-antistoffen (anticardiolipine-antistoffen, lupusanticoagulans)
o Voorgeschiedenis van migraine met focale neurologische symptomen
o Een hoog risico op arteriële trombo-embolie als gevolg van meerdere risicofactoren (zie rubriek 4.4) of door de aanwezigheid van een ernstige risicofactor, zoals:
- diabetes mellitus met vasculaire symptomen
- ernstige hypertensie
- ernstige dislipoproteïnemie
- Bestaande of eerder doorgemaakte ernstige leveraandoening zolang de leverfunctiewaarden niet genormaliseerd zijn.
- Bestaande of eerder doorgemaakte levertumoren (benigne of maligne).
- Aanwezigheid van maligne aandoeningen (bv. van de geslachtsorganen of de mammae) die door geslachtssteroïden beïnvloed worden of het vermoeden daarvan.
- Vaginale bloedingen waarvan de diagnose niet is gesteld.
- Amenorroe waarvan de oorzaak onbekend is.
- Overgevoeligheid voor de werkzame stoffen levonorgestrel, ethinylestradiol of voor een van de in rubriek 6.1 vermelde hulpstoffen.
Microgynon 20 is gecontra-indiceerd voor gelijktijdig gebruik met geneesmiddelen die ombitasvir/paritaprevir/ritonavir en dasabuvir bevatten, geneesmiddelen die glecaprevir/pibrentasvir of sofosbuvir/velpatasvir/voxilaprevir bevatten (zie rubriek 4.5).
4.8 Bijwerkingen
Samenvatting van het veiligheidsprofiel
De meest frequente ongewenste reacties met Microgynon 20 zijn misselijkheid, buikpijn, toename in lichaamsgewicht, hoofdpijn, depressieve stemming, stemmingswisselingen, borstpijn, borstgevoeligheid. Ze komen voor bij ≥ 1% tot 10% van de gebruiksters.
De ernstige bijwerkingen zijn arteriële en veneuze trombo-embolie.
Tabel met bijwerkingen
De bijwerkingen worden gegroepeerd volgens hun frequenties. De frequentiegroepen worden als volgt gedefinieerd: vaak (≥ 1/100 tot < 1/10), soms (≥ 1/1000 tot < 1/100), zelden (≥ 1/10000 tot < 1/1000) en niet bekend (kan met de beschikbare gegevens niet worden bepaald). Ongewenste effecten die zijn gerapporteerd bij gebruiksters van gecombineerde orale anticonceptiva waaronder Microgynon 20 zijn *:
Systeem / Orgaanklasse (MedDRA) | vaak | soms | zelden | Niet bekend |
Immuunsysteem-aandoeningen |
|
| Overgevoeligheid | Verergering van symptomen van erfelijk en verworven angio-oedeem |
Voedings- en stofwisselingsstoornissen |
| Vochtretentie |
|
|
Psychische stoornissen | Depressieve stemming, Stemmingswisselingen | Afname in libido | Toename in libido |
|
Zenuwstelsel-aandoeningen | Hoofdpijn | Migraine |
|
|
Oogaandoeningen |
|
| Intolerantie voor contactlenzen |
|
Bloedvataandoeningen |
|
| Arteriële trombo-embolie (ATE), |
|
Maagdarmstelsel-aandoeningen | Misselijkheid, | Braken, |
|
|
Huid- en onderhuidaandoeningen |
| Rash, | Erythema nodosum, Erythema multiforme |
|
Voortplantingsstelsel- en borstaandoeningen | Borstgevoeligheid, | Borstvergroting | Afscheiding uit de tepel, Vaginale secretie |
|
|
|
|
|
|
Onderzoeken | Toename in lichaamsgewicht |
| Afname in lichaamsgewicht |
|
* De tabel bevat de meest geschikte MedDRA-term (versie 12.0) om een bepaald ongewenst effect te beschrijven. Synoniemen of verwante aandoeningen staan niet in de lijst, maar men moet er eveneens rekening mee houden
Beschrijving van geselecteerde bijwerkingen
Er is een verhoogd risico waargenomen op arteriële en veneuze trombotische en trombo-embolische voorvallen, waaronder myocardinfarct, beroerte, transiënte ischemische aanvallen, veneuze trombose en longembolie bij vrouwen die gecombineerde hormonale anticonceptiva gebruikten. Hier wordt in rubriek 4.4 dieper op ingegaan.
De bijwerkingen met een zeer lage frequentie of met vertraagde aanvang van de symptomen en die beschouwd worden als gerelateerd aan de groep van gecombineerde orale anticonceptiva, worden hieronder weergegeven (zie ook rubrieken 4.3 en 4.4):
Tumoren
- De frequentie van diagnose van borstkanker is iets hoger bij OAC-gebruiksters. Aangezien borstkanker zelden voorkomt bij vrouwen jonger dan 40 jaar, is de stijging gering ten opzichte van het algemene risico op borstkanker. Het is onbekend of de COAC dit veroorzaakt. Voor aanvullende informatie, zie rubrieken 4.3 en 4.4.
- Levertumoren (benigne en maligne)
Andere aandoeningen
- Toegenomen risico op pancreatitis bij vrouwen met hypertriglyceridemie ().
- Hypertensie
- Het optreden of verslechteren van aandoeningen waarvoor geen eenduidig bewijs is dat er een verband bestaat met het gebruik van COAC: aan cholestase gerelateerde geelzucht en/of pruritus; vorming van galstenen; porfyrie; systemische lupus erythematodes; hemolytisch uremisch syndroom; chorea van Sydenham; herpes gestationis; aan otosclerose gerelateerd gehoorverlies.
- Leverfunctiestoornissen
- Veranderingen in de glucosetolerantie of effect op de perifere insulineresistentie.
- Ziekte van Crohn, colitis ulcerosa.
- Chloasma
Interacties
Doorbraakbloedingen en/of falen van de anticonceptie kunnen het resultaat zijn van interacties tussen andere geneesmiddelen (enzym-inductoren) en orale anticonceptiva (zie rubriek “Interacties met andere geneesmiddelen en andere vormen van interactie”).
Melding van vermoedelijke bijwerkingen
Het is belangrijk om na toelating van het geneesmiddel vermoedelijke bijwerkingen te melden. Op deze wijze kan de verhouding tussen voordelen en risico’s van het geneesmiddel voortdurend worden gevolgd. Beroepsbeoefenaren in de gezondheidszorg wordt verzocht alle vermoedelijke bijwerkingen te melden via het nationale meldsysteem.
Federaal Agentschap voor Geneesmiddelen en Gezondheidsproducten
www.fagg.be
Afdeling Vigilantie
Website: www.eenbijwerkingmelden.be
e-mail: adr@fagg-afmps.be
PRIJZEN
| CNK code | Verpakking | ATC5 code | Prijs | Af-fabriek prijs | Voorschriftplichtig | Remgeld reguliere tegemoetkoming | Remgeld verhoogde tegemoetkoming |
|---|---|---|---|---|---|---|---|
| 2314235 | MICROGYNON 20 DRAG 3 X 21 | G03AA07 | € 18,31 | - | Ja | € 9,31 | € 9,31 |