Bijsluiter: informatie voor de patiënt
Tysabri 150 mg oplossing voor injectie in een voorgevulde spuit
natalizumab
Lees goed de hele bijsluiter voordat u dit geneesmiddel gaat gebruiken, want er staat belangrijke informatie in voor u.
Naast deze bijsluiter ontvangt u een waarschuwingskaart voor patiënten. Als u dit middel zelf toedient of als een verzorger het aan u toedient, krijgt u ook een ‘Checklist vóór toediening’. In deze documenten staat belangrijke informatie waarvan u op de hoogte moet zijn voor en tijdens uw behandeling met Tysabri.
- Bewaar deze bijsluiter en de waarschuwingskaart voor patiënten. Misschien heeft u ze later weer nodig. Houd de bijsluiter en de waarschuwingskaart voor patiënten tijdens de behandeling en tot 6 maanden na de laatste dosis van dit geneesmiddel bij u, omdat er zelfs nadat u met de behandeling bent gestopt, bijwerkingen kunnen optreden. Dient u of uw verzorger de behandeling toe? Neem dan vóór elke dosis de ‘Checklist vóór toediening’ door.
- Heeft u nog vragen? Neem dan contact op met uw arts.
- Geef dit geneesmiddel niet door aan anderen, want het is alleen aan u voorgeschreven. Het kan schadelijk zijn voor anderen, ook al hebben zij dezelfde klachten als u.
- Krijgt u last van een van de bijwerkingen die in rubriek 4 staan? Of krijgt u een bijwerking die niet in deze bijsluiter staat? Neem dan contact op met uw arts.
Inhoud van deze bijsluiter
1. WAT IS TYSABRI EN WAARVOOR WORDT DIT MIDDEL GEBRUIKT?
Tysabri wordt gebruikt voor de behandeling van multipele sclerose (MS) bij volwassenen. Het bevat de werkzame stof natalizumab. Deze werkzame stof wordt een ‘monoklonaal antilichaam’ genoemd.
MS veroorzaakt ontstekingen in de hersenen die de zenuwcellen beschadigen. Deze ontsteking ontstaat wanneer witte bloedcellen in de hersenen en het ruggenmerg komen. Dit geneesmiddel voorkomt dat de witte bloedcellen uw hersenen binnendringen. Dit vermindert de zenuwbeschadiging die door MS wordt veroorzaakt.
Klachten van multipele sclerose
De klachten van MS variëren van patiënt tot patiënt, en het is mogelijk dat u er enkele of geen ervaart.
Deze kunnen onder meer zijn: problemen met lopen, doof gevoel in het gezicht, de armen of de benen; problemen bij het zien; vermoeidheid; u uit balans voelen of licht in uw hoofd; problemen met uw blaas en darmen; problemen met nadenken of concentreren; depressie; acute of chronische pijn; seksuele problemen; en stijfheid en spierspasmen.
Wanneer de klachten opflakkeren, wordt dit een relaps genoemd (ook wel bekend als een exacerbatie of een aanval). Als een relaps optreedt, kan het zijn dat u de klachten plotseling bemerkt, binnen een paar uur, of dat ze gedurende verscheidene dagen langzaam erger worden. Daarna worden gewoonlijk uw klachten geleidelijk aan minder (dit wordt een remissie genoemd).
Hoe Tysabri kan helpen
In onderzoeken werd de toename van de invaliditeit door MS door dit geneesmiddel ongeveer gehalveerd en werd ook het aantal MS-aanvallen met ongeveer twee derde verlaagd. Het kan zijn dat u geen verbetering opmerkt terwijl u wordt behandeld met dit geneesmiddel, maar dan blijft het toch werken om te voorkomen dat uw MS erger wordt.
2. WANNEER MAG U DIT MIDDEL NIET GEBRUIKEN OF MOET U ER EXTRA VOORZICHTIG MEE ZIJN?
Voordat u met de behandeling met dit geneesmiddel begint, is het belangrijk dat u en uw arts de voordelen hebben besproken die u van deze behandeling kunt verwachten en de risico's die ermee samenhangen.
Wanneer mag u dit middel niet gebruiken?
- U bent allergisch voor natalizumab of een van de stoffen in dit geneesmiddel. Deze stoffen kunt u vinden in rubriek 6.
- Als bij u de diagnose PML (progressieve multifocale leuko-encefalopathie) is gesteld. PML is een zeldzame infectie van de hersenen.
- Als u een ernstig probleem met uw immuunsysteem heeft. Dit kan het gevolg zijn van een ziekte (zoals HIV) of door het gebruik van een geneesmiddel dat u gebruikt of in het verleden heeft gebruikt (zie hieronder).
- Als u geneesmiddelen gebruikt die invloed hebben op uw immuunsysteem, waaronder bepaalde andere geneesmiddelen die worden gebruikt voor het behandelen van MS. Deze geneesmiddelen kunnen niet samen met Tysabri worden gebruikt (zie 'Gebruik van Tysabri samen met andere geneesmiddelen' hieronder).
- Als u een vorm van kanker heeft (tenzij het een vorm van huidkanker is die basaalcelcarcinoom wordt genoemd).
Wanneer moet u extra voorzichtig zijn met dit middel?
U moet met uw arts bespreken of Tysabri de meest geschikte behandeling voor u is. Doe dit voordat u Tysabri gaat gebruiken en wanneer u dit geneesmiddel al meer dan twee jaar krijgt.
Gegevens bijhouden
Om goed alle gegevens van dit geneesmiddel te kunnen terugvinden, moet uw arts of apotheker de naam en het partijnummer van het product dat u heeft gekregen, noteren in uw patiëntendossier. Het kan ook nuttig zijn om zelf deze gegevens ergens te noteren, voor het geval iemand u in de toekomst vraagt naar deze informatie.
Mogelijke herseninfectie (PML)
Sommige mensen die dit geneesmiddel krijgen (minder dan 1 op de 100) hebben een zeldzame herseninfectie gehad die PML (progressieve multifocale leuko-encefalopathie) wordt genoemd. PML kan leiden tot ernstige invaliditeit of overlijden.
- Voordat de behandeling wordt gestart, wordt bij alle patiënten een bloedtest gedaan door de arts op besmetting met het JC-virus. JC-virus is een veel voorkomend virus waarvan u normaal gesproken niet ziek wordt. PML wordt echter in verband gebracht met een toename van het JC-virus in de hersenen. De oorzaak voor deze toename bij sommige patiënten die met Tysabri worden behandeld, is niet duidelijk. Voor en tijdens de behandeling zal uw arts uw bloed testen om te controleren of u antilichamen tegen het JC-virus heeft, wat een teken is dat u besmet bent met het JC-virus.
- Uw arts zal een magnetische kernspinresonantie (MRI-scan) regelen, die tijdens de behandeling zal worden herhaald om PML uit te sluiten.
- De klachten van PML kunnen lijken op die van een MS-relaps (zie rubriek 4, Mogelijke bijwerkingen). U kunt ook PML krijgen tot 6 maanden na het stoppen van de behandeling met Tysabri.
Vertel het uw arts zo snel mogelijk indien u merkt dat uw MS verslechtert, of als u nieuwe klachten opmerkt terwijl u met Tysabri wordt behandeld of tot 6 maanden na de behandeling.
- Vertel uw partner of verzorgers waar ze op moeten letten (zie ook rubriek 4, Mogelijke bijwerkingen). Sommige klachten zijn wellicht moeilijk zelf te ontdekken, zoals veranderingen in uw stemming of gedrag, geheugenstoornissen, verwardheid, spraak- en communicatiestoornissen. Als u een van deze klachten krijgt, moet u mogelijk verder worden onderzocht. Blijf letten op klachten gedurende de 6 maanden na het stoppen met Tysabri.
- Bewaar de waarschuwingskaart voor patiënten die u van uw arts heeft gekregen. Die bevat deze informatie. Laat deze aan uw partner of verzorgers zien.
- Dient u of uw verzorger de behandeling toe? Neem dan vóór elke dosis de ‘Checklist vóór toediening’ door.
Drie dingen kunnen uw risico op PML doen toenemen met Tysabri. Als u twee of meer van deze risicofactoren heeft, neemt het risico verder toe:
- Als u antilichamen tegen het JC-virus in uw bloed heeft. Dit is een teken dat het virus in uw lichaam zit. U wordt voor en tijdens de behandeling met Tysabri getest.
- Als u langere tijd met Tysabri wordt behandeld, met name als u al meer dan twee jaar wordt behandeld.
- Als u een geneesmiddel heeft gebruikt dat een immunosuppressivum wordt genoemd, dat de activiteit van uw immuunsysteem vermindert.
Een andere aandoening die JCV-GCN (JC-virus granulairecelneuronopathie) wordt genoemd, wordt ook door het JC-virus veroorzaakt en is opgetreden bij sommige patiënten die dit geneesmiddel kregen. De klachten van JCVGCN lijken op die van PML.
Voor patiënten met een lager risico op PML is het mogelijk dat uw arts het onderzoek regelmatig herhaalt om te controleren of:
- U nog steeds geen antilichamen tegen het JC-virus in uw bloed heeft.
- Als u al meer dan 2 jaar bent behandeld, en u nog steeds een lagere hoeveelheid antilichamen tegen het JC-virus in uw bloed heeft.
Als iemand PML krijgt
PML kan worden behandeld en de behandeling met Tysabri zal worden gestopt. Sommige mensen krijgen echter een reactie als Tysabri uit het lichaam wordt verwijderd. Deze reactie (bekend als IRIS (Immune Reconstitution Inflammatory Syndrome) kan ertoe leiden dat uw aandoening erger wordt, inclusief achteruitgang van de hersenfunctie.
Kijk uit voor andere infecties
Sommige andere infecties dan PML kunnen ook ernstig zijn en kunnen het gevolg zijn van virussen, bacteriën en andere oorzaken.
Vertel het onmiddellijk aan een arts of verpleegkundige als u denkt dat u een infectie heeft (zie ook rubriek 4, Mogelijke bijwerkingen).
Veranderingen in bloedplaatjes
Natalizumab kan het aantal bloedplaatjes in het bloed verminderen. Bloedplaatjes zorgen voor een korstje op een wond. Dit kan leiden tot een aandoening die trombocytopenie heet (zie rubriek 4), waarbij het kan zijn dat uw bloed niet snel genoeg stolt om bloeding te stoppen. Dit kan leiden tot blauwe plekken en andere, ernstigere problemen zoals overmatige bloeding. U moet onmiddellijk met uw arts praten als u last heeft van onverklaarde blauwe plekken, rode of paarse puntjes op de huid (zogeheten petechiën), bloeding uit sneetjes in de huid die niet stopt of die sijpelt, langdurige bloeding van het tandvlees of uit de neus, bloed in de urine of ontlasting of bloeding in uw oogwit.
Kinderen en jongeren tot 18 jaar
Geef dit geneesmiddel niet aan kinderen of jongeren onder de 18 jaar.
Gebruikt u nog andere geneesmiddelen?
Gebruikt u naast Tysabri nog andere geneesmiddelen, heeft u dat kort geleden gedaan of bestaat de mogelijkheid dat u binnenkort andere geneesmiddelen gaat gebruiken? Vertel dat dan uw arts.
- U mag dit geneesmiddel niet gebruiken als u op dit moment wordt behandeld met geneesmiddelen die uw immuunsysteem beïnvloeden, waaronder bepaalde andere geneesmiddelen tegen MS.
- Mogelijk kunt u dit geneesmiddel niet gebruiken als u eerder geneesmiddelen heeft gebruikt die uw immuunsysteem beïnvloeden.
Zwangerschap en borstvoeding
- Gebruik dit geneesmiddel niet als u zwanger bent, tenzij u dit met uw arts heeft besproken. Licht uw arts onmiddellijk in als u zwanger bent, als u vermoedt dat u zwanger zou kunnen zijn of als u van plan bent zwanger te worden.
- Geef geen borstvoeding terwijl u Tysabri gebruikt. Uw arts zal u helpen beslissen of u moet stoppen met het geven van borstvoeding of met het gebruik van het geneesmiddel.
Bent u zwanger, denkt u zwanger te zijn, wilt u zwanger worden of geeft u borstvoeding? Neem dan contact op met uw arts voordat u dit geneesmiddel gebruikt. Uw arts zal een afweging maken tussen het risico voor de baby en het voordeel voor de moeder.
Rijvaardigheid en het gebruik van machines
Duizeligheid is een zeer vaak voorkomende bijwerking, als u hier last van heeft, mag u geen voertuig besturen of een machine bedienen.
Tysabri bevat polysorbaat 80 (E 433)
Dit geneesmiddel bevat 0,4 mg polysorbaat 80 in elke voorgevulde spuit. Dit komt overeen met 0,8 mg per dosis. Polysorbaten kunnen allergische reacties veroorzaken. Heeft u bekende allergieën? Vertel dit aan uw arts.
Tysabri bevat natrium
Dit geneesmiddel bevat minder dan 1 mmol natrium (23 mg) per dosis van 300 mg, dat wil zeggen dat het in wezen 'natriumvrij' is.
3. HOE GEBRUIKT U DIT MIDDEL?
Tysabri-injecties worden aan u voorgeschreven door een arts die ervaring heeft met de behandeling van MS. Als er geen tekenen van problemen zijn die zijn veroorzaakt door uw eerdere behandeling, kan uw arts u direct van een ander geneesmiddel tegen MS overschakelen op Tysabri.
- Uw arts zal bloedonderzoek laten doen om na te gaan of u antilichamen tegen het JC-virus of andere problemen heeft.
- Uw arts zal een MRI-scan laten maken, die tijdens de behandeling wordt herhaald.
- Bij het overschakelen van sommige MS-geneesmiddelen kan uw arts u adviseren om een bepaalde tijd te wachten om ervoor te zorgen dat het eerdere geneesmiddel grotendeels uit uw lichaam is verdwenen.
- Het kan zijn dat uw arts met u overlegt of u de injecties buiten het ziekenhuis of de dokterspraktijk kan krijgen, bijvoorbeeld thuis, als dat mogelijk is bij uw medische toestand. Deze injecties kunnen worden gegeven door een professionele zorgverlener, door u zelf of door een verzorger. Dit kan alleen als u aan bepaalde criteria voldoet. U moet nog wel naar de kliniek of het ziekenhuis blijven komen voor afspraken, onder andere voor regelmatige bloedonderzoeken en MRI‑scans.
- Besluit uw arts dat u het geneesmiddel zelf mag toedienen (of dat uw verzorger het mag toedienen)? Een professionele zorgverlener kijkt dan toe tijdens het geven van de eerste twee doses (elke dosis bestaat uit 2 injecties).
- De professionele zorgverlener geeft u of uw verzorger uitgebreide instructies en laat u zien hoe u het geneesmiddel moet klaarmaken en injecteren, voordat u of uw verzorger de eerste keer de spuiten gebruikt.
- Besluit uw arts dat u of uw verzorger het geneesmiddel mag toedienen? Let er dan op dat u vóór iedere dosis de waarschuwingskaart voor patiënten leest. Daarop staat de lijst met klachten die kunnen wijzen op PML, die u moet doornemen. Ook moet u vóór iedere dosis de ‘Checklist vóór toediening’ doornemen. Krijgt u nieuwe klachten of worden klachten erger? Dien dan de dosis niet toe en neem onmiddellijk contact op met uw arts.
- De aanbevolen dosering voor volwassenen is elke 4 weken 300 mg.
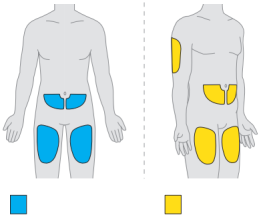
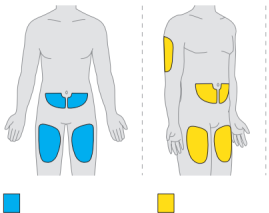
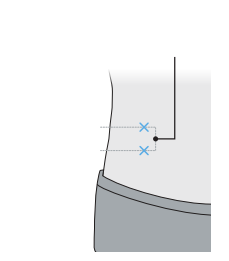
- Elke dosis wordt gegeven als twee injecties onder de huid, in uw bovenbeen, buik (ten minste 6 centimeter bij de navel vandaan) of achterkant van uw arm. (De achterkant van uw arm mag alleen worden gebruikt als een professionele zorgverlener of verzorger de injectie geeft.) Dit duurt maximaal 30 minuten.
- Informatie over hoe het geneesmiddel moet worden bereid en toegediend, wordt aan het einde van deze bijsluiter gegeven.
Als u stopt met het gebruik van dit middel
Regelmatige toediening van dit geneesmiddel is belangrijk, met name gedurende de eerste paar maanden van de behandeling. Het is belangrijk dat u doorgaat met het geneesmiddel zolang u en uw arts van mening zijn dat u er baat bij heeft. Stop niet met het gebruik van uw geneesmiddel zonder dit eerst met uw arts te overleggen. Patiënten die één of twee doses Tysabri toegediend kregen en vervolgens een onderbreking van 3 maanden of langer in hun behandeling hadden, waren bij het herstarten van de behandeling gevoeliger voor een allergische reactie.
Controle op allergische reacties
Een paar patiënten hebben een allergische reactie op dit geneesmiddel gehad. Uw arts kan controleren op allergische reacties tijdens de injecties en gedurende 1 uur daarna. Dient u dit geneesmiddel zelf toe of dient een verzorger het aan u toe, en krijgt u een allergische reactie? Stop dan met de injectie en zoek onmiddellijk medische hulp. Zie ook rubriek 4, Mogelijke bijwerkingen.
Bent u vergeten dit middel te gebruiken?
Als u uw gebruikelijke dosis Tysabri heeft overgeslagen, maak dan zo snel mogelijk met uw arts een nieuwe afspraak voor toediening. U moet daarna elke 4 weken uw dosis Tysabri blijven ontvangen.
Voor de volledige dosis moeten twee spuiten worden toegediend. Het is belangrijk dat allebei de spuiten worden toegediend en dat u ze volgens het voorgeschreven toedieningsschema krijgt. Dient u de injecties zelf toe of dient een verzorger ze aan u toe, en heeft u een dosis overgeslagen of maar één spuit gehad? Neem dan zo snel mogelijk contact op met uw arts voor advies.
Werkt Tysabri altijd?
Bij sommige patiënten die Tysabri gebruiken, kunnen de natuurlijke verdedigingsmechanismen van het lichaam er na een tijd voor zorgen dat het geneesmiddel niet meer goed werkt (het lichaam ontwikkelt antilichamen tegen het geneesmiddel). Uw arts kan dan beslissen of het geneesmiddel bij u niet meer goed werkt door uw bloed te testen en indien nodig de behandeling te staken.
Als u nog andere vragen over het gebruik van Tysabri heeft, neem dan contact op met uw arts.
Gebruik dit geneesmiddel altijd precies zoals beschreven in deze bijsluiter of zoals uw arts u dat heeft verteld. Twijfelt u over het juiste gebruik? Neem dan contact op met uw arts.
Subcutaan (onder de huid) wordt op het etiket van de spuit afgekort als SC.
4. MOGELIJKE BIJWERKINGEN
Zoals elk geneesmiddel kan ook dit geneesmiddel bijwerkingen hebben, al krijgt niet iedereen daarmee te maken.
Neem onmiddellijk contact op met uw arts of verpleegkundige als u een van de volgende zaken opmerkt:
Tekenen van een herseninfectie
- Veranderingen in persoonlijkheid en gedrag, zoals verwardheid, delier of verlies van bewustzijn
- Aanvallen (stuipen)
- Hoofdpijn
- Misselijkheid/braken
- Stijve nek
- Extreme gevoeligheid voor fel licht
- Koorts
- Uitslag (waar dan ook op het lichaam)
Deze klachten kunnen worden veroorzaakt door een infectie van de hersenen (encefalitis of PML) of de vliezen eromheen (meningitis).
Tekenen van andere ernstige infecties
- Een onverklaarbare koorts
- Ernstige diarree
- Kortademigheid
- Langdurige duizeligheid
- Hoofdpijn
- Gewichtsverlies
- Lusteloosheid
- Verminderd gezichtsvermogen
- Pijn in, of roodheid van het oog (de ogen)
Tekenen van een allergische reactie
- Uitslag met jeuk (galbulten)
- Zwelling van uw gezicht, lippen of tong
- Moeilijkheden met ademhalen
- Pijn op de borst of last van de borst
- Stijging of daling van uw bloeddruk (uw arts of verpleegkundige merkt dit als uw bloeddruk wordt gecontroleerd).
Deze zijn het meest waarschijnlijk tijdens of kort na de injectie.
Tekenen van een mogelijk leverprobleem:
- Vergeling van de huid of het oogwit
- Ongewoon donkere urine
- Afwijkende leverfunctietest
Bespreek het zo spoedig mogelijk met een arts of verpleegkundige als u denkt dat u een infectie heeft. Toon de waarschuwingskaart voor patiënten en deze bijsluiter aan elke arts of verpleegkundige die bij uw behandeling betrokken is, niet alleen aan uw neuroloog.
Andere bijwerkingen
Zeer vaak voorkomende bijwerkingen (komen voor bij meer dan 1 op de 10 gebruikers)
- Urineweginfectie
- Pijnlijke keel en loopneus of verstopte neus
- Hoofdpijn
- Duizeligheid
- Misselijkheid
- Gewrichtspijn
- Vermoeidheid
Vaak voorkomende bijwerkingen (komen voor bij minder dan 1 op de 10 gebruikers)
- Bloedarmoede (afname van uw rode bloedcellen waardoor uw huid bleek kan worden en waardoor u zich kortademig of energieloos kunt voelen)
- Allergie (overgevoeligheid)
- Rillen
- Uitslag met jeuk (galbulten)
- Braken (overgeven)
- Koorts
- Moeite met ademhalen (dyspneu)
- Rood worden van het gezicht of lichaam (blozen)
- Herpesinfecties
- Ongemak rond de plaats waar u de injectie heeft gehad. U kunt blauwe plekken, roodheid, pijn, jeuk of zwelling krijgen
Soms voorkomende bijwerkingen (komen voor bij minder dan 1 op de 100 gebruikers)
- Ernstige allergie (anafylactische reactie)
- Progressieve multifocale leuko-encefalopathie (PML)
- Ontstekingsaandoening na het staken van het geneesmiddel
- Zwelling van het gezicht
- Een toename van het aantal witte bloedcellen (eosinofilie)
- Vermindering van het aantal bloedplaatjes
- Snel blauwe plekken krijgen (purpura)
Zelden voorkomende bijwerkingen (komen voor bij minder dan 1 op de 1.000 gebruikers)
- Herpesinfectie in het oog
- Ernstige bloedarmoede (afname van uw rode bloedcellen waardoor uw huid bleek kan worden en waardoor u zich kortademig of energieloos kunt voelen)
- Ernstige onderhuidse zwelling
- Hoge concentraties bilirubine in het bloed (hyperbilirubinemie) die klachten kunnen veroorzaken zoals gele verkleuring van uw ogen of huid, koorts en vermoeidheid
Niet bekend (de frequentie kan met de beschikbare gegevens niet worden bepaald)
- Ongebruikelijke infecties van de hersenen en de ogen
- Beschadiging van uw lever
Bespreek het zo spoedig mogelijk met uw arts als u denkt dat u een infectie heeft.
U vindt deze informatie ook in de waarschuwingskaart voor patiënten die u van uw arts heeft gekregen.
Het melden van bijwerkingen
Krijgt u last van bijwerkingen, neem dan contact op met uw arts. Dit geldt ook voor mogelijke bijwerkingen die niet in deze bijsluiter staan. U kunt bijwerkingen ook rechtstreeks melden (zie details hieronder). Door bijwerkingen te melden, kunt u ons helpen meer informatie te verkrijgen over de veiligheid van dit geneesmiddel.
België
Federaal Agentschap voor Geneesmiddelen en Gezondheidsproducten
www.fagg.be
Afdeling Vigilantie:
Website: www.eenbijwerkingmelden.be
e-mail: adr@fagg-afmps.be
Nederland
Nederlands Bijwerkingen Centrum Lareb
Website: www.lareb.nl
5. HOE BEWAART U DIT MIDDEL?
Buiten het zicht en bereik van kinderen houden.
Gebruik dit geneesmiddel niet meer na de uiterste houdbaarheidsdatum. Die vindt u op het etiket en de doos. De laatste dag van die maand is de uiterste houdbaarheidsdatum.
Bewaren in de koelkast (2 °C ‑ 8 °C).
Niet in de vriezer bewaren.
De spuiten in de buitenverpakking bewaren ter bescherming tegen licht.
De voorgevulde spuiten kunnen bij kamertemperatuur (tot 30 °C) worden bewaard gedurende een gecombineerde periode van maximaal 24 uur. Hierbij hoort ook de tijd om ze op kamertemperatuur te laten komen voor toediening. De spuiten kunnen worden teruggeplaatst in de koelkast en gebruikt vóór de uiterste houdbaarheidsdatum die vermeld wordt op het etiket en de doos. De datum en het tijdstip waarop de verpakking uit de koelkast wordt genomen, moeten op de doos genoteerd worden. Gooi de spuiten weg als ze langer dan 24 uur buiten de koelkast zijn geweest. Gebruik geen externe warmtebronnen zoals warm water om de voorgevulde spuiten op te warmen.
Gebruik dit middel niet als u merkt dat de vloeistof deeltjes bevat en/of als de vloeistof in de spuit verkleurd is.
6. INHOUD VAN DE VERPAKKING EN OVERIGE INFORMATIE
Welke stoffen zitten er in dit middel?
De werkzame stof in dit middel is natalizumab.
Elke 1 ml voorgevulde spuit bevat 150 mg natalizumab.
De andere stoffen in dit middel zijn:
Monobasisch natriumfosfaat, monohydraat
Dibasisch natriumfosfaat, heptahydraat
Natriumchloride (zie rubriek 2 ‘Tysabri bevat natrium’)
Polysorbaat 80 (E 433)
Water voor injecties
Hoe ziet Tysabri eruit en hoeveel zit er in een verpakking?
Tysabri is een kleurloze tot lichtgele, bijna doorschijnende tot doorschijnende vloeistof.
Elke doos bevat twee spuiten.
Tysabri is verkrijgbaar in verpakkingen met 2 voorgevulde spuiten of 6 voorgevulde spuiten.
Niet alle genoemde verpakkingsgrootten worden in de handel gebracht.
Houder van de vergunning voor het in de handel brengen en fabrikant
Biogen Netherlands B.V.
Prins Mauritslaan 13
1171 LP Badhoevedorp
Nederland
Neem voor alle informatie over dit geneesmiddel contact op met de lokale vertegenwoordiger van de houder van de vergunning voor het in handel brengen:
België/Belgique/Belgien | Lietuva |
България | Luxembourg/Luxemburg |
Česká republika | Magyarország |
Danmark | Malta |
Deutschland | Nederland |
Eesti | Norge |
Ελλάδα | Österreich |
España | Polska |
France | Portugal |
Hrvatska | România |
Ireland | Slovenija |
Ísland | Slovenská republika |
Italia | Suomi/Finland |
Κύπρος | Sverige |
Latvija |
|
Deze bijsluiter is voor het laatst goedgekeurd in 01/2026.
Andere informatiebronnen
Meer informatie over dit geneesmiddel is beschikbaar op de website van het Europees Geneesmiddelenbureau: https://www.ema.europa.eu.
---------------------------------------------------------------------------------------------------------------------------
INSTRUCTIES VOOR GEBRUIK
Tysabri 150 mg
oplossing voor injectie
natalizumab
injectievloeistof voor subcutaan gebruik
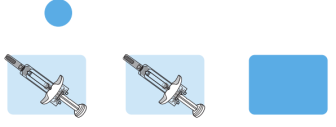
Volledige dosis = twee voorgevulde spuiten
In deze ‘Instructies voor gebruik’ staat informatie over hoe u moet injecteren met de voorgevulde spuit met Tysabri. De voorgevulde spuit met Tysabri wordt in deze ‘Instructies voor gebruik’ ook wel ‘spuit’ genoemd.
Lees deze ‘Instructies voor gebruik’ voordat u de voorgevulde spuit met Tysabri voor het eerst gaat gebruiken, en elke keer dat u een nieuwe voorraad krijgt. Het kan zijn dat er nieuwe informatie is.
Deze informatie is geen vervanging voor een gesprek met uw professionele zorgverlener over uw medische aandoening of uw behandeling.
Onderdelen van de spuit met Tysabri
De vingerflens niet verwijderen. De vingerflens zorgt ervoor dat u de spuit steviger kunt vasthouden tijdens het geven van de injectie.

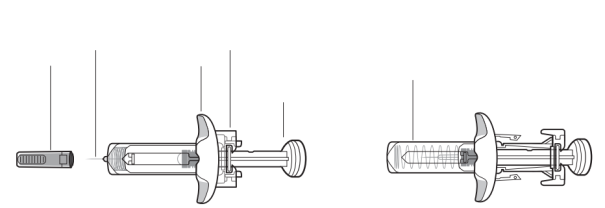
Belangrijk om te weten voordat u Tysabri injecteert
Tysabri wordt geleverd in een voorgevulde spuit (in deze instructies ‘spuit’ genoemd). In elk doosje met Tysabri zitten twee spuiten. U moet allebei de spuiten gebruiken, binnen 30 minuten na elkaar, om uw volledige dosis te krijgen.
- Dient u Tysabri zelf toe, of dient een verzorger Tysabri aan u toe? Dan moet uw professionele zorgverlener u of uw verzorger laten zien hoe u de spuiten moet klaarmaken en injecteren voordat u of uw verzorger ze voor het eerst gebruikt. Dient u de injecties zelf toe of dient een verzorger ze aan u toe, en heeft u of uw verzorger een dosis overgeslagen of maar één spuit geïnjecteerd? Neem dan contact op met uw apotheker of uw behandelend arts.
- De spuiten zijn alleen bedoeld voor onderhuidse injectie (rechtstreeks in het vetlaagje onder de huid).
- Elke spuit kan maar één keer gebruikt worden (spuit voor eenmalig gebruik). De spuiten kunnen niet opnieuw worden gebruikt.
- Deel uw spuiten niet met anderen, ook al hebben zij dezelfde ziekte als u. Als u spuiten deelt, kunt u een infectie aan elkaar doorgeven.
Opmerking voor professionele zorgverleners:
Patiënten moeten tijdens de subcutane injecties en gedurende 1 uur na afloop worden geobserveerd op verschijnselen en klachten van injectiereacties, met inbegrip van overgevoeligheid. Na de eerste zes doses Tysabri, ongeacht de toedieningsweg, moeten patiënten na subcutane injectie worden geobserveerd al naargelang het klinisch oordeel.
Hoe bewaart u Tysabri?
- Houd de spuit en alle geneesmiddelen buiten het zicht en bereik van kinderen.
- Bewaar de spuiten in de koelkast (2 °C tot 8 °C).
- Als het nodig is, kunnen spuiten bewaard worden bij kamertemperatuur (beneden de 30 °C), gedurende in totaal maximaal 24 uur. Zijn de spuiten langer dan 24 uur buiten de koelkast geweest? Gebruik ze dan niet.
- Laat de spuiten in de oorspronkelijke verpakking zitten om ze te beschermen tegen zonlicht.
- Bewaar de spuiten niet in de vriezer en ook niet bij een temperatuur boven de 30 °C.
- De spuiten kunnen worden teruggelegd in de koelkast en kunnen worden gebruikt tot aan de uiterste houdbaarheidsdatum die is te vinden op het etiket en op de buitenverpakking.
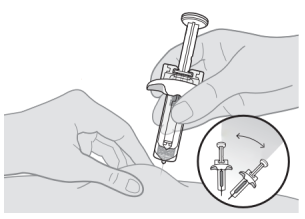
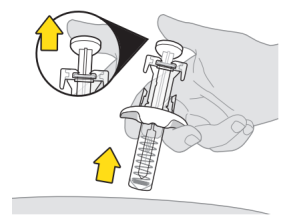
Voorbereiden op het injecteren van Tysabri:
|
|
|
|
Gebruik geen externe warmtebronnen, zoals warm water, om de spuiten op te warmen. | |
|
|
|
|
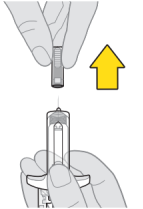
De spuit niet meer gebruiken na de uiterste houdbaarheidsdatum. | |
| |
De spuit niet gebruiken als deze beschadigd of gebarsten is. | |
| |
De spuit niet gebruiken als er deeltjes te zien zijn in de vloeistof. | |
Het kan zijn dat u luchtbelletjes ziet in het geneesmiddel. Dit is normaal. | |
|
|
| |
|
|
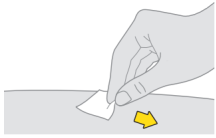
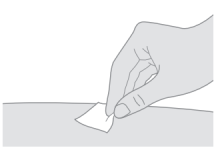
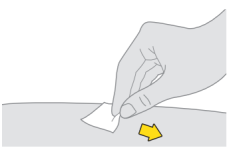
Niet op het schoongemaakte gebied blazen. Het gebied ook niet droogwapperen of aanraken. |
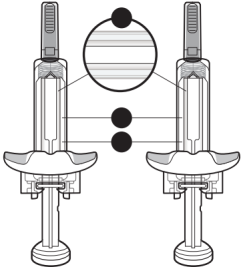
De 1e spuit injecteren
|
|
| |
|
|
|
|
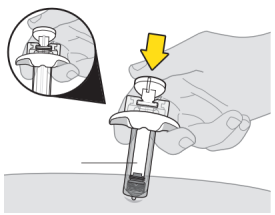
Zorg dat u de zuiger helemaal omlaag heeft geduwd, zodat u al het geneesmiddel inspuit en de naaldbescherming over de naald komt. | |
|
|
Als de naaldbescherming niet vanzelf over de naald heen komt, doe dan niet de dop weer op de naald. Gooi de spuit weg in de naaldencontainer en neem contact op met uw professionele zorgverlener voor hulp. | |
|
|
De 2e spuit injecteren
|
|
|
|
Niet op het schoongemaakte gebied blazen. Het gebied ook niet droogwapperen of aanraken. | |
|
|
Tysabri weggooien
|
|
Gooi de gebruikte naaldencontainer of gebruikte spuiten niet weg bij het huishoudelijk afval. | |
Heeft u geen naaldencontainer? Dan kunt u er een vragen bij uw professionele zorgverlener. Of u kunt een eigen bak gebruiken die:
| |
PRIJZEN
| CNK code | Verpakking | Prijs | Voorschriftplichtig | Remgeld reguliere tegemoetkoming | Remgeld verhoogde tegemoetkoming |
|---|---|---|---|---|---|
| 4389680 | TYSABRI 150MG OPL INJ VOORGEVULDE SPUIT 2X1ML | € 1273,39 | Ja | € 12,8 | € 8,5 |